一型糖尿病治疗与胰岛素泵的关系
1型糖尿病(T1DM)是由于胰岛β细胞破坏、胰岛素绝对不足引起的一种糖尿病,一般青少年期起病,发病时多食、多饮、多尿和消瘦的“三多一少”症状明显,或者直接以酮症酸中毒的较重疾病状态发病,多见于青少年或儿童糖尿病患者。

一型糖尿病如果在早期没有选择有效的治疗和控制手段很容易就会对人体造成严重伤害:
1、体型消瘦:在1型糖尿病的影响之下,人体内部的胰岛素会严重缺乏,所以患者会出现明显的高血糖症状,其中多饮、多尿、多食、体重下降或明显消瘦等均是常见症状,患者应该多多观察人体变化,及时进行调整。
2、酮症酸中毒:糖尿病本身并不是十分可怕的疾病,但是如果患者本身患有糖尿病,并且没有及时进行治疗则会导致人体出现酮症酸中毒的现象,如果不能及时进行治疗有可能危及性命。
3、低血糖:低血糖是1型糖尿病最常见的并发症,在轻度低血糖出现的时候患者会出现心慌、手抖、饥饿、出冷汗等表现。严重时可昏迷、甚至死亡。所以在低血糖出现的时候必须要及时进行调整,通过药物的方法进行治疗,让人体可以快速恢复到健康的状态中。
4、糖尿病并发症:白内障或眼底病变、脑血栓、心脏病、肾病、神经病变等问题,严重影响到人体健康,而应该提高警惕,及时使用适合自己的方法进行治疗。
目前常用于治疗1型糖尿病的方法有药物治疗法、注射治疗法,胰岛素泵强化治疗,不同的治疗方法针对的人群各有不同,但多数一型糖尿病患者口服药治疗失效,应尽早选择每天多次注射或胰岛素泵治疗。
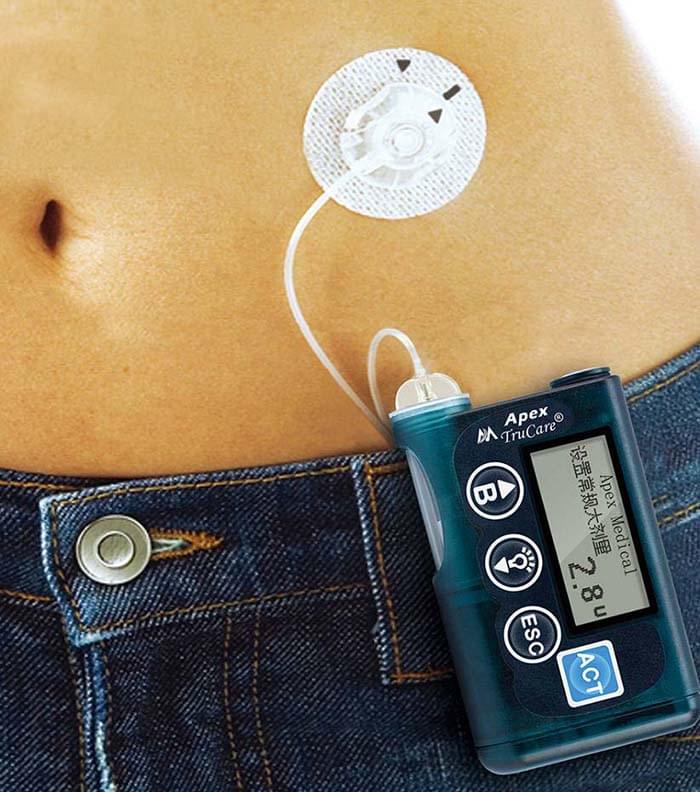
胰岛素泵强化治疗
所有1型糖尿病患者都应该尽早使用胰岛素治疗,且需终身使用以维持正常生命。强化胰岛素治疗方案,是所有1型糖尿病患者的推荐治疗方案。
一型糖尿病常见的注射胰岛素治疗方式有两种:每天多次胰岛素注射方案(MDI)、持续皮下胰岛素输注方案(胰岛素泵治疗,CSII)
持续皮下胰岛素输注(胰岛素泵治疗,CSII):使用人工智能控制的装置,模拟人体胰岛素正常生理状况下的分泌模式来持续输入胰岛素,从而控制血糖。
对于一型糖尿病由其是青少年儿童糖尿病患者,戴胰岛素泵可以使血糖控制更加稳定,避免血糖过多波动。如果管理好胰岛素泵对患者的生活质量改善有明显的好处,而且对血糖的控制也更加精确,可以终身使用或者长期使用胰岛素泵。胰岛素泵的主要用途就是模拟胰岛的分泌功能,这样可以有效保持患者血糖稳定。一型糖尿病患者如果胰岛功能完全衰竭,那么就需要使用胰岛素泵治疗。还有就是如果家庭条件比较好,如果嫌每天打针特别麻烦,也可以选择胰岛素泵控制血糖。目前使用胰岛素泵是治疗糖尿病非常好的手段。
胰岛素泵强化治疗:适用于MDI(每天多次注射胰岛素)控制不佳、反复发生低血糖或酮症酸中毒的患者,效果较好但价格相对较高。
胰岛素泵治疗的优势和临床获益
1、有效、安全控糖
1)有效降低血糖,缩短达标时间
要点提示:
A、 CSII治疗可以有效降低血糖,缩短血糖达标时间,降低低血糖发生的风险,改善血糖波动。
B、长期CSII治疗与降低糖尿病慢性并发症的发生风险相关。
C、 长期CSII治疗可以改善患者的生活质量,具有良好的成本效益。
与MDI治疗相比,CSII治疗可以更好地降低T1DM和T2DM患者的糖化血红蛋白(glycated hemoglobin A1C, HbA1C)水平,缩短血糖达标时间。对于特殊人群的血糖管理,胰岛素泵更具优势。例如,CSII治疗可以更好地管理青少年儿童T1DM患者青春期激素变化导致的血糖波动,使血糖控制更加平稳;降低妊娠糖尿病患者围产期母婴并发症的风险;缩短围手术期高血糖患者的术前血糖达标时间,提高手术成功率,促进术后伤口愈合,降低术后并发症的风险;改善部分危重高血糖患者的血糖控制水平,缩短住院时间,减少不良结局。
2)降低低血糖发生的风险
与MDI治疗相比,CSII治疗可以显著降低低血糖的发生风险,尤其是严重低血糖事件,缩短低血糖的持续时间。而整合CGM功能的CSII治疗给患者提供实时自我血糖监测的途径,低血糖报警功能提高了低血糖的识别效率,基于低血糖数值的胰岛素输注功能的暂停,极大程度地减少了低血糖事件以及低血糖的持续时间。
3)减少血糖波动
近年来研究显示,血糖波动可以更科学地反映血糖的变化。CSII治疗可以通过调整餐前大剂量模式、基础输注量以及分段基础率,有效减少黎明现象和餐后高血糖等原因导致的血糖波动。整合CGM功能的胰岛素泵能够启动依赖于血糖的反馈调节,进一步改善血糖波动情况。人工智能的闭环胰岛素泵系统能够基于血糖水平和患者数据库信息,自动计算胰岛素即刻需要量并给予输注,达到智能地减少血糖波动的目的。
4)减少胰岛素吸收的变异
MDI治疗需每次皮下注射较大剂量的胰岛素,容易堆积产生”胰岛素池”,导致局部皮下脂肪增生,影响胰岛素的吸收。CSII治疗持续多次小剂量皮下泵入胰岛素,减少了皮下组织中胰岛素的堆积和吸收变异的风险。
5)相对减少因胰岛素治疗导致的体重增加
CSII治疗由于更好地模拟了生理性的胰岛素分泌,在达到相同的疗效时,CSII治疗需要的胰岛素总量一般少于MDI治疗给予的胰岛素用量,因此可以相对减少胰岛素治疗所导致的体重增加。但是,胰岛素治疗本身所导致的体重增加的风险仍然存在。
2、降低糖尿病并发症的发生风险
与MDI治疗相比,CSII治疗可以降低T1DM患者严重低血糖和糖尿病酮症酸中毒的风险。前瞻性队列研究显示,CSII治疗与青少年T1DM患者视网膜病变、周围神经病变的发生风险下降相关。随访研究显示,CSII治疗与成人T1DM患者视网膜病变和蛋白尿的发生率和进展速度降低相关。大样本长期观察性研究显示,CSII治疗与T1DM患者心血管死亡风险下降相关。目前尚无CSII治疗在改善和延缓糖尿病慢性并发症方面的前瞻性随机对照研究证据。
3、提高生活质量
CSII治疗减少了患者每日2~4次皮下注射的负担,患者进食、运动的空间更灵活,可以保留多种生活模式,提高了患者的生活质量。此外,具有CGM功能的CSII治疗可以进一步提高治疗的疗效和安全性,改善长期血糖控制,提高患者满意度。
四、经济成本效益
国外采用CORE糖尿病模型评估结果显示,与MDI治疗相比,CSII治疗有效地降低T1DM相关并发症,同时提高T1DM患者的质量调整生命年(quality adjusted life year, QALY),具有良好的成本效益。一项模拟队列研究显示,与MDI相比,CSII增加T1DM患者的预期寿命。国内小样本研究显示,T2DM患者短期住院应用CSII,可更快实现血糖达标,减少胰岛素用量,缩短住院时间,降低住院费用,具有更好的增量成本效果比。我国关于糖尿病患者CSII治疗的长期成本效果评价还有待更深入的研究。
整理自中国胰岛素泵治疗指南(2021版)
除注射疗法外,还有手术治疗:全胰腺或胰腺节段移植若成功,可以使糖尿病获得“治愈”,但胰腺供体稀少,移植成功率较低,患者术后需要长期服用药物抑制排异反应。胰岛移植和干细胞移植有望治愈1型糖尿病,但尚处在研究阶段。
鉴于1型糖尿病对患者的身体健康和心理危害巨大,治疗时应该提高警惕,及时使用适合自己的方法进行治疗。如需相关胰岛素泵强化治疗方案请咨询4008550711,专业技术人员为您答疑解惑!











